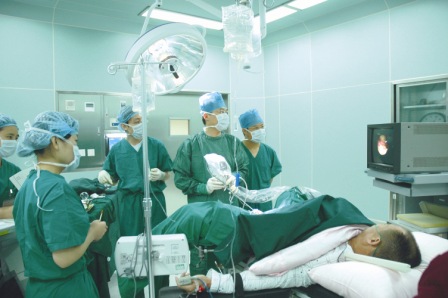
ǰ���ٰ�
��ǰ���ٰ���ŷ����������������Ҫԭ��֮һ��������������������80�����ϼ��ǰ���ٰ����а������ʵ���ٴ�������Զ���ڴ�����ǰ���ٰ����������Եĵ�����������죬��ͳ���й�����ͣ�ŷ������ߣ�������ɫ�оӼ䣬�ҹ����ձ��ȹ���Ϊǰ���ٰ��ͷ�����������ѡ��50����������ʬ��ǰ��...
ǰ���ٰ�����Щ֢״��
������ϸ����ǰ���ٰ�֢״��������ǰ���ٰ�������֢״��ǰ���ٰ���ʲô���֣�����ǰ���ٰ���������
����֢״
�����ж� ǰ����Ӳ�� ���������� Ѫ������� ������

һ��֢״
����һ��֢״
������ǰ���ٰ������ڣ����������������ǰ���ٰ�����������֢״���������ʱżȻ���֣�Ҳ��������ǰ�������������걾�з��֡�
���������������Ϸ�չ��ǰ���ٰ�������ֶ��ֲ�֢ͬ״����Ҫ��3����ı��֣�
����1.����֢״ �������������ѡ�����������ʹ��Ѫ�����ʧ����
����2.�ֲ�������֢״ ����ֱ����϶���������ۼ��������϶�ڰ���ǰ���١����ҡ��侫�ܡ�������¶˵������ṹ���������ַ���ѹ���侫�ܻ���������ʹ�Լ����߲�غ����ʹ�����ֻ�����˵�侫�ۡ�
����3.����ת��֢״ ǰ���ٰ���������ת�ƣ���ʼ����״��Ҳ�����ת��������ѹ�Ȼ������۾�ҽʱʼ����ǰ���ٰ���
����ǰ���ٰ�98%Ϊ�ٰ���2%����Ϊ�۰���75%��Դ�����ܴ���20%��Դ�����д���5%��Դ���������ǰ���ٰ��������£�
����T1��T1a�ٴ����ԣ�TUR�걾��ռ�����5%����;T1b�ٴ����ԣ�TUR�걾��ռ�����5%����;T1c�ٴ����ԣ�PSA>4��g/L�����֤ʵ����
����T2��T2a������2Ҷ;T2b������2Ҷ��
����T3��T3a���ư�ǻ;T3b�ַ����ҡ�
����T4���ַ���Χ��֯��
����N��N0�ܰͽ���ת��;N1���ܰͽ�ת��;N2Զ���ܰͽ�ת�ơ�
����M��M0Զ��δ��ת��;M1Զ������ת�ơ�
����ǰ���ٰ���������ֻ��������ԡ����쳣�ּ����ֳ���Gleason�ּ�������ϸ���ֻ���Ϊ��Ҫ�ʹ�Ҫ��������ÿ������1��5�֡��������ķ�����ӣ��ܷ�2��4�����ֻ����ð���5��7�����еȷֻ�����8��10Ϊ�ֻ���������
����ǰ���ٰ������Ϊ�ۼ��������ͣ��䷢���ͷ�չ���ۼ��ع�ϵ���У��Ǽ��������ͽ�ռ������ǰ���ٰ��ɾ��ֲ����ܰͺ�Ѫ����ɢ��Ѫ��ת���Լ�����������Ϊ�����
����������ϱ�
����1.������֢״�����ʱ�ɷ���ǰ����Ӳ�ᣬ��Ӳ��ʯ�����治ƽ��
����2.���ڳ���ǰ���ٷʴ��֢״������Ƶ����ʹ��������ϸ���������ѵȣ�������ͬʱ����ǰ���ٷʴ��йء�����ʱ��ֱ��ָ��ɷ���������Ӳ������Χ��֯�̶�����Բ���ٴ���Ϸdz���Ҫ��Ҳ�ɳ���ת��֢״����������ʹ��Ѫ�����ݡ�������ʳ������ȡ�
����3.ǰ���������Կ�ԭ(PSA)Ѫ��ⶨ����Ѫ��PSAˮƽ�����ߣ�����PSA����PSA�ı�ֵ����;��ת��ʱѪ����������ø�������ߡ����ߺϲ������Ϸ����ʽϸߡ�
����4.B�����ǰ�����ڵͻ�����ڣ���������֢���ʯ�����
����5.���ع�ɨ���X����Ƭ����������ʾת�Ʋ��
����6.CT��MRI������ʾǰ������̬�ı䡢������ת�ơ�
����7.ǰ���ٴ��̻�죬����Ϊȷ��ǰ���ٰ��ķ�����δ�ܴ���ȡ��������֯���ܷ���ϡ�
������������
����ǰ����DZ����
������ָ����ǰû��ǰ���ټ�����֢״��������������ʬ�����ɲ���ѧ��鷢�ֵ�ԭ����ǰ���ٵ��ٰ���DZ�����ɷ�����ǰ���ٵ��κβ�λ��������������������������ҳ�Ϊ�ֻ��õ��ٰ����䷢���ʹ��ⱨ��Ϊ18%��50%�����ڱ���ԼΪ34%��ͳ��ѧ�о�������ǰ����DZ�����ķ��������뻷�����Ŵ������йء�
����ǰ����ż����
�����ٴ�������ǰ��������Ϊ��Ҫ֢״�����г�������ǰ������֯�У���֯ѧ��鷢��ǰ���ٰ�������֯ѧ����Ϊ�ֻ��Ϻõ��ٰ����Թ�״�ٰ���ɸ��״�ٰ�Ϊ��������Ϊ�ͷֻ��ٰ����ڹ���ǰ����ż�����ķ�����Ϊ10%��30%�����ڷ������б���Ϊ5%���ҡ�
����ǰ�������䰩
����������ǰ���ټ�����֢״�����������ܰͽ����Ǵ��ı걾����ѧ���֤ʵΪǰ���ٰ��������پ���ǰ���ٴ��̻��õ���һ��֤ʵ�������Ѫ��ǰ�������쿹ԭ(PSA)��ǰ������������øˮƽ���ߡ������֯��PSA��(��)PAP�����黯Ⱦɫ��Ϊ���ԡ�
����ǰ�����ٴ���
�����ٴ����(ָ�������CT��Ź����)���Ϊǰ���ٰ������ɾ������֤ʵ��Ҳ��ͨ������Ѫ��PSA��PAP������Э����ϡ��������߸���ָ�������ǰ���ٽ�ڣ����������ʾǰ���ٽ�����β������������������һ���ƫ�͡�

ǰ���ٰ�����ô���£�
������ϸ����ǰ���ٰ��IJ�������ǰ���ٰ���Ҫ����ʲôԭ������ġ�
һ������ԭ��
������δ��ȫ���������������塢�Ŵ����Լ��ء�ʳ������йء��������Ա�ŷ��䡢����ͷ����ȹ����о����ܴ�̶���(40%)Դ���Ŵ�������죬����ķ�������ѧ�о�Ҳ��ʾ����Ⱦɫ����䡣��Щ���غͻ����°�����(ռ60%)֮�临�Ӷ�������Ĺ�ϵ��Ŀǰ�����������
������������
������֪ǰ���ٰ��ɰ����Ƶĺü�����Ҫ���衣��Լ9%��ǰ���ٰ���45%��55�����µ�ǰ���ٰ�������һ���Ŵ��Ե��°�����Ū�����Щ�������ɶ���ǰ���ٰ��ijɰ�ԭ���������Ǽ����õġ��������Ohio�ı��������Ƿ���16��Ⱦɫ�峤��23.2���εĵ�λ����ƽ������Ǽ����Ŵ���ǰ���ٰ����ְ�����(Paris�ȣ�2000)����һ��������Ƥϸ���ۼ���������ۼ��ط�Ӧ��ǿ�ȣ������ڸ��������5promotor�����������CAGС�ظ���(micro satellite)�ij��ȣ�����Խ�̣�ϸ�����ۼ��صķ�Ӧ��Խǿ��ϸ��������Խ�졣CAG�ij����ں��˺ͻ����İ��˾��϶�����̡���Ȼ���ۼ�������CAGС�ظ����ij�����ǰ���ٰ��ķ�չ��DZ�ڹ�ϵ��
ʵ���������������ھ���DNA�����ĸı䣬ǰ���ٰ�Ҳ�����⣬DNA�ĸ߶ȼ����ɵ��������������ƻ����ʧ����磬��17��Ⱦɫ��̱۵ĸ���(hypermethylation)ʧ��������������ƻ����п��ܵ���ǰ���ٰ��ķ�����ǰ���ٰ�������ȡ����ϸ���������ʺ�������֮���ƽ�⣬������ǰ������Ƥ�������ʺ������ʾ��ܵͣ�������ƽ��ģ�û�о�������������Ƥϸ��ת��Ϊ�߷ּ�ǰ������Ƥ����(high gradeprostatic intraepithelial neoplasia��HGPIN)ʱ��ϸ������ֳ�ѳ���ϸ����������ǰ���ٰ�������ϸ����ֳ����Ϊ����(apoptosis)�����ƶ�������Ϊ����ϸ�����ѣ���һ�������˻����컯��Σ���Ե����ӡ�ǰ���ٰ�ǰ�ڲ���Ͱ�ϸ����cdc 37����������ӣ������ǰ��俪ʼ����Ҫ���衣
�����Ʋ��ۼ�����������컯����ʹ�ۼ��������������������Ӧ�������ȵ������������Ӣ�(insulin-like growth factor��)��ǻ�ϸ����������(keratinocyte growth factor)�ȡ���Щ���������ڰ���ϸ�����ۼ��ز����к����ۼ��������϶�����°��������ۼ��شٽ�ǰ���ٰ������Ǿ���һ���ۼ�������鵼�Ļ�����������Դ�Ի��������°���Ļ��ԣ���Ƽ��ش�л����Ƽ�������������ǰ���ٰ��������������֬�������ʡ����⣬�ۼ�������ļ��������ڶԼ����Ʒ������е�ǰ���ٰ��йء�
�����������Ƥ���������Ҳ��ǰ���ٰ��ķ����йء�ת���������Ӧ�(transfoming growthfactor-beta)����Ƥ�������ӡ�ѪС����������������(platelet derived growth factor)�Լ����ڷ����ĵȾ��ѱ�����ǰ������Ƥ���������ֻ��ͽ�����йء���Щ����Ƥ��������������������֯���������ã�ʹ����ϸ�������������ӣ���������������Ƥϸ�������磬�ѱ�����ϸ�������ܴ̼�ǰ������Ƥ�������������ӣ���ǰ������ƤҲ�����ܴ̼����γɵ��������ӡ���Щ�ͽ�����Ϊʲôǰ���ٰ�����ѡ���Ե�ת�Ƶ������ϡ�

ǰ���ٰ�Ӧ�����Ԥ����
������ϸ����ǰ���ٰ�Ӧ�����Ԥ��������Ԥ����ʩ����Щ��
һ��Ԥ��
ǰ���ٰ���Ҫ������Ԥ����ʩ��
1���ղ� Ŀǰ�ձ���ܵ���Ч��������ֱ��ָ���Ѫ��PSAŨ�Ȳⶨ��
��Ѫ��PSAˮƽ���40��45���������Թ���ÿ����òⶨһ�Ρ���һ�ղ鷽��������Ч����PSA����4.0ng/ml����ֱ��ָ���������飬������Ի����������̻�졣��һ������ʮ����Ч�ز�����ھ�����ǰ���ٰ�������һ����ȺΪ������ղ鷢�ִ�Ѫ��PSAŨ�����Ӹ���3ng/ml���ٴ����Ϊǰ���ٰ���ʱ����Ϊ7�ꡣ��˶���Ⱥ��PSA�ղ�����������ǰ���ٰ����������ơ���ΪPSAѪŨ������������Ӷ����ӣ��ձ�Gunma��ѧҽѧԺ���о�����60��64�꣬65��69�꣬70��74�꣬75��79�꼰80���������Ե�ѪPSA�������������ֵ����Ӧ�ֱ�Ϊ3.0��3.5��4.0��7.0ng/ml����Щ����ֵ��Χ�������ԡ������Լ���Ч�ʷֱ�Ϊ92.4%��91.2%��84.3%���µ������о�45��49�꼰50��59������Ѫ��PSAŨ���������ֱ�Ϊ2.5ng/ml��3.5ng/ml�������о�����Ѫ��PSA 4.0��10ng/ml�߿���������PSA�ٷ���������PSA�ⶨ�������ԡ�һ����˵����PSA���Ӽ���ǰ������������������PSA��ǰ���ٰ�����������١�����������PSA>25%�IJ��˺ܿ���(С��10%�ĸ���)û��ǰ���ٰ������<10%����������п���(60%��80%�ĸ���)����ǰ���ٰ������ʱ����ǰ���ٻ��ͺ������塣
2������Σ������ �ⷽ�������������Ϊ��ȷ��Σ�������ж��֣��Ŵ����������������ģ�����DZ�ڵĻ���Σ���������֬��ʳ���ӡ����ݼ�������δ��ȷ������������ܱ��⡣����֪��Լ60%����ǰ���ٰ��������������滷������������о�����ְҵ������ǰ���ٰ��йأ���ͳ��ѧ������Σ���Ե�ְҵΪũҵ����صĹ�ҵ����������ˮ��Ƥ�﹤ҵ������ũ���Ƹ﹤�˺���Щ��ҵ�Ĺ���������Ա���������ķ��������ӡ�����Ӵ���ѧҩƷ�����ݼ������ʵ���Ա������ǰ���ٰ���Σ�ա����������ı�����ʳ���к��п�������������ܱ���������ǰ���ٰ���Σ�ա�̨�屨����ˮ�е�þ������Ԥ��ǰ���ٰ��������ֵ�֬����ʳ����ʳ����ֲ�ﵰ�Ĵ���ʳ����������й��̲衢�ʵ������ʳ����Ԫ������ά����E�ĺ����ȴ�ʩҲ����Ԥ��ǰ���ٰ��ķ�����
3����ѧԤ�� ����ҩ��ĸ��淽ʽ��ѧԤ���ɷ�Ϊ���¼�����Ҫ����������������Ƽ���������������ҩ���Լ�������չ���Ƽ��ȡ�����ǰ���ٰ��ķ�������չ��һ�����ڵĹ��̣�������ǿ�����ҩ��ǰ���ٰ��ķ����ͷ�չ���л�ѧԤ����ҩ�����ơ���������ް���������غͪת��ɶ�ǰ�������ô�Ļ������˫��غͪ��������п�������غͪ��ǰ���ٰ�ϸ���Ĵ��������ã�Ŀǰ��һ���������ٴ��о��۲��У��д�֤ʵ������ҩ�����ӻ�ȩ�Ⱦ��дٽ�ϸ���ֻ�����������չ�����ã�Ҳ�����ٴ��о��У��п��ܳ�ΪDZ�ڵĻ�ѧԤ����ҩ��

ǰ���ٰ�Ӧ������Щ��飿
������ϸ��ǰ���ٰ�Ӧ������Щ��飬���õ�ǰ���ٰ������Ŀ����Щ��
�������
����ֳ����� ����ϵͳCT��� ǰ���١������ٵij������ Ѫ����������øͬ��ø��LDHI����������P53���壨P53-AB�� �˴Ź������(MRI) ��֯���Ŀ�ԭ��TPA�� p53������ǰ����Һ������� r-�������ײⶨ��r-sm�� ǰ����Һ��ԭ�� Ѫ���-�Ȱ���ת��ø����-GTP�����߿�ԭ��CEA�� c-erbB-2�����⣨c-erbB-2,neu,HER-2�� ECT��� Ѫ������Ƥ�ʴ� ǰ����B����������ø ��Һ��� ǰ���������Կ�ԭ ǰ������������������ø ѪPSA��� ǰ���ټ�龫����������� ϸ���ǵ���19Ƭ�ο�ԭ��CYFRA21-1��
һ�����
ʵ���Ҽ��
��Ѫ��ǰ���������Կ�ԭ(PSA)���ߣ���Լ��30%�Ļ���PSA���ܲ����ߣ�ֻ����������Χ�ڲ���(������Χ<4.0ng/ml)�罫PSA�ⶨ��ֱ��ָ��(DRE)���ʹ�û����������ʡ�
��Ѫ����������ø������ǰ���ٰ�ת���йأ���ȱ�������ԡ������÷������߲ⶨ������������ԡ�ǰ������������ø����¡���壬ǰ���ٿ�ԭ�ⶨ�д�����������ԡ�C��ǰ���ٰ�20%��70%����������ø���ߣ����ܰͽ�ת�������ߣ��������������϶��й�ת�ơ�Ѫ����������ø��ǰ������������ø���������������½�����Ԥ��Ϻõ��������ڰ�Ĥ�ڵ�ǰ���ٰ���������ø��ǰ����ϸ�����ڣ���ǰ���ٵ�����й��ǰ���ٰ�ʱ����ϸ����������������ø�����ų��ܱ������乣�裬ø������Ѫѭ����������������ø���ߡ�
Ӱ��ѧ���
1��B�����ǰ�����ڵͻ�����ڣ���������֢���ʯ�����
2�����ع�ɨ���X����Ƭ����������ʾת�Ʋ��
3��CT��MRI������ʾǰ������̬�ı䡢������ת�ơ�ǰ���ٰ�����ҪCT����Ϊ��ǿɨ��ʱ���������ǿ�����Եĵ��ܶ�������Ĥ��ʾ������������Χ֬����ʧ���������ַ���ɱ��ֳ����Ҿ���ģ���������ҽ���ʧ��������;�������ַ�����ǰ������Χ����ʱ����ǻCT���ɳ�����Ӧ�ĸı䣬����ǻ�ܰͽ�������ת�ƺ�CT���Ը�����ǻ�ܰͽ�Ⱥ���С�ĸı䣬�ж�����ת�Ʒ�����
ǰ���ٰ���MRI�����Ҫѡ��T2��Ȩ���У���T2��Ȩ���ϣ�����źŵ�ǰ�������ܴ��ڳ��ֵ��źŵ�ȱ��������ǰ���ٴ�״�ṹ�ƻ������ܴ��������������ʧʱӦ����ǰ���ٰ���
4��ǰ���ٴ��̻�죬����Ϊȷ��ǰ���ٰ��ķ�����δ�ܴ���ȡ��������֯���ܷ���ϡ�
Ѫ����������ø������ǰ���ٰ�ת���йأ���ȱ�������ԡ������÷������߲ⶨ������������ԡ�ǰ������������ø����¡���壬ǰ���ٿ�ԭ�ⶨ�д�����������ԡ�C��ǰ���ٰ�20����70������������ø���ߣ����ܰͽ�ת�������ߣ��������������϶��й�ת�ơ�Ѫ����������ø��ǰ������������ø���������������½�����Ԥ��Ϻõ��������ڰ�Ĥ�ڵ�ǰ���ٰ���������ø��ǰ����ϸ�����ڣ���ǰ���ٵ�����й��ǰ���ٰ�ʱ����ϸ����������������ø�����ų��ܱ������乣�裬ø������Ѫѭ����������������ø���ߡ�

ǰ���ٰ���μ���
������ϸ����ǰ���ٰ�Ӧ����μ�����ϡ�
һ������
ǰ���ٰ���һ�ֶ��Լ�����Ӧ���ڷ��֣��������ƣ���˱�����һЩ�������������ȷ��ϡ�
1��Ӧ��ǰ��������֢����𣺶���һ�������𡣵���������ǰ���������У��е�������Ƥϸ����̬�����ͣ��ɱ�����Ϊ��������Ҫ���ǣ��������������ݽϴ���Χ�Ľ�ԭ��ά����������ƤΪ˫�����״��ϸ���˽�ǰ���ٰ����ߵ�С��������ϸ�����ײ����������й����γ����ԵĽ�ڡ�
2����ǰ����ή�������ǰ���ٰ�����ʼ�������ή������Ӧע�����ή��������ʱ���ܾۼ���ή����С����Ƥϸ��Ϊ�����Σ��˴��䡣������ή���ı���ۼ�����СҶ����ԭ�����֯�������������ʲ����ַ����䱾��ȴ��Ӳ����ή����
3����ǰ������״��Ƥ��������Ƥ��������𣺳������������ڹ����������ϲ�����״��Ƥ��������Ƥ�ֻ����ã��������Ա������ࡣ��������ͻ��������ȱѪ�Ի�����ȱ��ƽ��������ά�����֯���ʡ�
4����ѿ����ǰ�����ף�ϸ���ɾۼ���Ƭ״����������Ⱦɫ������С����״ϸ���ˣ�����ǰ���ٰ�����ʵΪ����ϸ������һ��ϸ����ʶ����ԣ�ϸ���˹������ʿ���״�����С�����Ż�ɴ����У���ʱ�ɼ�һЩ���ݡ�����ʱӦע����ѿ����ǰ�����������γɺ��٣������������ٹܵĹ�ϵ�ı䣬���ɼ������Ա�ĵ�������Ͷ�˾�ϸ������ǰ���ٰ���ϸ���ʵ���״�������Σ�����ȷ��ϸ���ڣ����������Եİ�����ϸ���˽�������Ⱦɫ����̬���б��죬���Ѳ���Ծ�������ݽ�С��ȱ������״������������̬��ȫɥʧ�������������ʽ���ԭ�����֯���Ѳ����ڡ������ں�������������������е������塣ǰ���ٰ��緢�����Ե������Ա䣬����֯�ṹ��ȫ��ʧ�����������γɵ�����
5�����⣬ǰ���ٰ�Ӧ��ǰ���ٽ�ˡ�ǰ���ٽ�ʯ���������йز��֡�

ǰ���ٰ��������ƣ�
������ϸ����ǰ���ٰ������Ʒ���������ǰ���ٰ����õ���ҽ�Ʒ�����ҽ�Ʒ���ǰ���ٰ�Ӧ�ó�ʲôҩ��
һ����ҽ
ǰ���ٰ������Ʒ���������ù۲졢�����ǰ�����г�(TURP)��������ǰ�����г����������ơ��䶳���ơ��ڷ������ơ��ۺ����Ƶȡ��������Ʒ�����ѡ��Ӧ���ݻ��ߵ����䡢ȫ��״�����������Լ���Ԥ���ǰ���ٰ��ٴ����ڡ����̻��걾��õ�������֯ѧ�ּ���Gleason�����Լ�������ǻ�ܰͽ�ת�����Զ��ת��������ؾ�����
1��ǰ���ٰ����ڻ��ߵ�����ԭ��
(1)ǰ���ٰ�T1a��
�ٹ۲�ȴ���
�ڷ��ơ�
�۸���������Ԥ������>10�꣬Gleason>7��TUR��PSA>4��g/L��
(2)T1b��T1c��T2a��T2b��
��Ԥ������<10�꣬�۲�ȴ�����ơ�
��Ԥ������>10�꣬������������ơ�
(3)T3a��
��ȥ�ۼ������ơ�
�ڷ��ơ�
�۷��� ȥ�ۼ������ơ�
�ܿɿ���ǰ���ٸ�������(Ԥ������>10�꣬Gleason<7)��
(4)T3b��T4��N0��
��ȥ�ۼ������ơ�
�ڷ��ơ�
�۷��� ȥ�ۼ������ơ�
(5)TxN1��
�ٹ۲�ȴ���
�ڷ��� ȥ�ۼ������ơ�
�۷��ơ�
(6)TxN2��ȥ�ۼ������ơ�
1������ѡ�����Ʒ���
(1)������ǰ���ٰ�����Ȼ���������Ƶ�ѡ��Ŀǰ�Ծ�����ǰ���ٰ�(�ٴ�����T1��T2)�Ļ�����Ҫ���Ʒ����и�����ǰ�����г����������Ʒ����ٴ���ù۲�ȡ�����Ϊֹ����������������о�ȥֱ�ӱȽ������ͷ��������ַ����������ӣ�һЩ�ع��Ե����о���Ϊ���о�ʱ���ǵ������IJ����ּ���PSAˮƽ�����أ������ַ������ƵĻ�������5�������ʻ�����ͬ�������Բ�����������ַ������κ�֤��˵��ѡ���ַ������ã����������Ϊ����ѡ���ʵ������Ʒ���ʱ����Ҫ���ǻ��ߵ�ȫ�����������״���������Ƶĸ����á����˵�ϲ�ú�Ը�������ء����磬������Ʒ���ȣ����ø�����ǰ�����г����ƺ�����ʧ���Ͳ������ϰ���Σ���Խϴ��Գ������ܵ�Ӱ���С����ˣ������ƾ����Ե�ǰ���ٰ�ʱ��Ӧ��ֿ��ǵ����ߵ���Ҫ��Ը����
(2)�ٴ��۲���ã������ھ����Ե�ǰ���ٰ����������൱һ���ֵĻ��߿��Բ�ȡ�ٴ���ù۲������������������Ϊ�ⲿ�ֻ��߹۲��ڼ�ij�����������ͬ�������ǰ���ٰ���Ⱥ�������ʻ�����ͬ��ѡ����ù۲��ǰ���ٰ����߶�Ϊ����ϴ�Ԥ�������̡�����Ϊ�������������������ٴ����ֵIJ��ˡ����⣬�������д��������ַ���ֱ������϶�Ļ����С������Զ��ת�ƵĿ����Խ�С����ù۲�Ҳ������е�ѡ��֮һ���ʺ�����ù۲�����뻼��ӦΪѪ��PSA<4ng/ml������Ԥ�������̡����������ּ��͵IJ��ˡ��á��Ʒ�����������֮����������û������������йص����������⡣���ǻ��߾�����ʶ���Լ����ϴ�����δ�����Ƶİ��ף���������ص�˼�������������������Ҳ�����Ǻ���ѡ����ù۲��ԭ��
(3)������ǰ�����г�����������ǰ�����г����Ѿ�����һ�����͵ķ�չ���̡�1904�꣬����Johns Hopkins��ѧ��Youngҽʦ���������������������ǰ�����г������г���Χ��������ǰ���١����ҡ�Denonvilliers��Ĥ��1945��Young������184��������;���������ƵĽ�������5��27�꣬�����ʴ�55%��1948�꣬Minin���ȿ�չ�˾��ܹǺ��ǰ���ٸ������г���;1954�꣬Chute��ϸ�����˳ܹǺ����и�����ǰ�����г�������������;1958��Campbell�����˾��ܹǺ�˳�и�����ǰ�����г��������Ʒ��������ڸ�����ǰ�����г����������˴�������ʧ���Ͳ������ϰ��ķ����ʼ��ߣ�������������ߣ�ʹ�ø�����ǰ�����г������ٴ�Ӧ���ܵ��ܴ�����ơ�1979�꣬����JohnsHopkins��ѧ��Walsh�ȸ��ݽ���ѧ�о��������˱������ĸ�����ǰ�����г��������������������е�ʧѪ�����������ʧ������ή�ķ����ʡ����ڣ�������ǰ�����г�����Ϊ������������ҽ�������ܣ���Ϊǰ���ٰ��������Ǿ�����ǰ���ٰ��ľ�������������
�پ��ܹǺ�ǰ���ٸ������г������������ǶԽ����ղ�����ӣ�Խ��Խ���ǰ���ٰ������ھͱ����֡���ˣ����ܸ�����ǰ�����г�������ǰ���ٰ�����Ҳ�������ࡣ�뾭��������;����ȣ����ܹǺ�ǰ���ٸ������г���ͬʱ���Խ�����ǻ�ܰͽ���������ܹ�ȷ��������ǻ�ܰͽ����ַ�����������������ڸ���ȷ����ˣ�Ŀǰ�����������������ҽʦ�����óܹǺ��ǰ���ٸ������г���������ǰ���ٰ����ߣ������������졣���ʺ��������Ƶ�ǰ���ٰ����߽�������������ȫ�г��������ڵ���������Ŀǰ���������������Ѵ�����1%��Ȼ������������2%��20%�Ļ��ᷢ����������ʧ����70%�IJ��˻���ֲ������ϰ��������൱һ���ֻ�������ᷢ���ǺϿ���խ��������ʧ����ԭ���������ʱ������Ѫ��������������ƫ��ǰ��TURP����ʷ�Լ���ǰ�Ѵ������������������ء�Ϊ�˼���������ʧ���ķ����ʣ����б���ע�Ᵽ��֧���������Լ�������Լ������ԡ�һ��ע���˱�����������������ʧ���ķ��������Լ��٣���������ָ����������ʱ��Ҳ���ӿ졣
��Ȼ�������ľ��ܹǺ�ǰ���ٸ������г�����Ч���������飬Ŀǰ�����Ѿ��ܸ��˵ؿ���CaverMap������������һ�ְ���������������Ѱ�Ҳ���λ��Ѫ�������豸��ǰ��������ͨ�������豸��ʹ�ÿ���ʹ����������ʱ����ȷ�ط�����Ѫ��������������֮������������ȷ���Ƿ�����Ѫ���������Լ�����������ή�ķ����ʡ�
�������о�������������ǰ�����г�������ܷ��������г�����ȫ�Լ������10�����������ʽϵ͵�ȱ�ݡ�Pound�ȱ�����T1��ǰ���ٰ����߽��ܸ�����ǰ�����г������6����PSA������Ϊ87%������Ը�����ǰ�����г������������ĸĽ��������ڼ���������Ե�������ʡ�
������о���Ϊ��ǰ��TRUS��������������ǰ�˽��Ƿ������г�ǰ���ټⲿ�������Լ����а�������Ǻ���ʱ�Ŀ����������Լ�������IJ���֢���档����������Ϊ����ǻ�ĸ�ǻ���³ܹǺ������ǰ�����г���(TLRRP)���ٴ�Ӧ��ͬ��Ҳ���Լ�������֢�ķ���������������йأ�TLRRP���о�������ʾ�뿪����������ȡ�TLRRP�������г��ij����ԡ���ʧ���ķ����ʡ���ή�ķ����ʡ�����סԺʱ�䡢�ָ��ڳ����Լ�����Ч���ȷ���û�����Ե��ŵ㡣��TLRRP���������ʱ��ƽ��Ϊ9.4h�����������дӴ��������̲�λ����С���п��Ŀ��ܡ���˿�����Щ���أ���������ǻ����ǰ���ٰ��������д��ڽ�һ���Ľ�����ߡ�
������ǰ���ٰ��г������综��Ѫ��PSA��������⣬˵��ǰ���ٰ�����������������Ѫ��PSA��ù۲��Ǽ���������Ƿ�������ڵ�����ָ��֮һ������PSAˮƽ��������������ζ�������Ѿ���չ���ӵ��ٴ�֤�ݡ���������õ�PSA���������ļ�������������2��Ѫ��PSA���ʱPSAֵ�������߳���0.4ng/ml����������������������Һ��PSAˮƽ(uPSA)�����߿�����Ϊ������ֲ����������Ĺ۲�ָ��֮һ��ʹ�ø�ָ��Ҫ���о���ȡ�걾ǰ�Ȱ�Ħ��������ǺϿ��Դٽ�uPSA���ͷš���Ϊ��ǰ���ٰ���������uPSA�����߿�������������ٻ����Ը���������ǰ���ٰ���֯����ˣ���������Ϊ�̼��˰�������ǺϿں�ҽʦ��Ҫ�ж����ߵ�uPSA������ǰ���ٰ������ֻ�����ԭ�����£�����Ҫ��һ���о��˽��ָ��ļ�ֵ����ǻCT�Է������������������Ժܵͣ����Բ��Ƽ������ּ����и��顣
��ȻPSA����ѱ���Ϊ����ǰ���ٰ������Ľ��������ѧ����Ȼ�ڲ�и��Ŭ��Ѱ�Ҹ��õ�Ԥ��ǰ���ٰ�����Ԥ����������������ڸ�����������鷽����Bauer�Ƚ�ϻ��ߵ����塢��ǰPSAˮƽ�������Gleason���ֺͲ������ڵ�ָ�������һ����ʽ����Ԥ���ٴ�������ǰ���ٰ����������Ŀ����ԡ�������PSNA��PAPˮƽ�������ߣ������������������������������������ʾPAP��PSMA��Ԥ�������ǰ�����г����IJ���Ԥ����DZ�ڵļ�ֵ��
��������IJ������ں�Ѫ�����ַ���״����Ԥ�������ǰ�����г���Ԥ��Ҳʮ����Ҫ������PSA������������������������������������������������ж�����Ԥ�����õ�ָ�ꡣ�����������г��걾�еĺ˻��ʵ���YL-1��������Ҳ�����ƹ�Ӧ�ã���ΪYL-1�������ж�ǰ���ٰ������Ƿ�Ϊ����ǰ���ٰ��Լ�Ԥ����ε�DZ������֮һ�����������Ѫ�����ַ���״��Ҳ�������˽�ߵ�Ԥ���о�������������鷢��Ѫ�����ַ��Ļ��߷�չΪ�ֲ����������Ŀ����Ա���Ѫ�����ַ��IJ��˸�2.5����Ѫ�����ַ���״�����뾫�����ַ����Ĥ������������Ե�����������Χ�������ٴ����ڡ���Gleason���ֵ�������أ���Ҳ��һ��ǿ����Ѫ�����ַ����жϻ���Ԥ��û��е���Ҫ���á�
�������������PSA��������ʱӦ������������ۡ�һλ�������Ϊ�Ͳ����ּ������ٴ����������ľ�����ǰ���ٰ����ߣ�����PSA��һ�Ƚ��������ˮƽ���ٴη���PSA��������ʱ�������Ǿֲ�����;��������ǰ��Ϊ������Ĥ�ľֲ����ڰ���������������Ե������Ҳ���ַ��ߣ����ָ������ΪԶ��ת�ơ���ˣ���ͬ�ĸ���������Ҫ��ͬ�����Ʒ������ֲ��������Ը�������Ʒ���������Զ��ת�ƵIJ�����Ӧ����ȫ�����ڷ������ơ�����������ױ���ָ�������ѷ�����Ĥ�����Ѫ��PSAˮƽ��������ǻ�ܰͽ�δ���ַ���ǰ���ٰ����߽�����������ǻ���ƿ���Ԥ���ֲ������ķ�չ��Valicenti�Ⱦ�������ٴ�T3������������PSA��������ˮƽ�Ļ���Ӧ������������������ġ����⣬���������ƶ��ڸ���������������پ�������������ʹδ����PSA����Ҳ������ģ��������а�Ĥ��������Ӳ��������������IJ��˽�������Է����Dz��ʵ��ģ��������Ӧ�����ڷ������ơ��ݱ����������Ƶ�10�������ʴ�84%��
����������о���Ӧ��������������ƶ�������PSA������������Ļ��߸���������������Ƶ���Ч���������ƺ����Բ���֢�ķ����ʵͣ����ǵ����������������ļ��������β������������ز���֢��Ƶ�ʼ����س̶ȡ���̴���Ӧ��������ʹ�������Լ���������µ���������ʧ���ʹ��ʧ���ķ�����Ҳ��֮���ӡ��综�����̣��ְ鷢��Ѫѹ��������ΧѪ�ܲ������Բ�ʱ�������ڷ�����Щ���Բ���֢�����������Ʒ�Э����ı��������������ǰ���ٰ������ߵ�5�긴�������Ե��ڴ�ͳ���������Ʒ�(17%��45%)�����ڹ����������Ŀǰ��5�������ʷ�����ǰ�������Բ�𣬽�һ��Ӧ�����д����о�������
Ϊ��Ԥ���ڻ����������PSA����ʱ����Զ��ת������ڣ�Cadeddu�Ƚ���ʹ��һ���ı��ж��Ƿ�����Է����Ʒ�����Ӧ֤����Щ�жϱ���������Gleason�����Ƿ�>8�����һ���ǻ�ܰͽ��Ƿ����ַ����Ƿ��ڸ�����ǰ�����г�����1��֮�ڷ���PSA���������ء����ǻ��۲쵽����������ٴ��ϳ���PSA������ʱ�������������Ʒ���óɹ��ĸ�������ͬʱ������Ϊ��������������������ȫ����111In��ǵ�CP(capromad pendetide)ɨ����ȷ������Զ������ת������ڣ�����ѡ������Է��Ƶ���Ӧ֤��
�ھ�����������ǰ�����г�����������������ǰ�����г���������Ӧ����ǰ���ٰ�������Ƶ��������������ھ�����;����������ȷ������ǻ�ܰͽ�ת�������Ҳ����ͬʱ����ǻ�ܰͽ����������������ߵIJ��������Բ�ȷ���������Լ�˸���ʽ���ٴ�Ӧ�á����⣬����������ʱ��¶�������г�������һ�������ѣ�������ή�����ʸߵ�Ҳʹ�ö���ҽʦѡ�ܹǺ�����;�������Ǿ�����;������Ҳ�����ŵ㣬������ʱ��¶ǰ���ټⲿ�������������������Ǻ����ײ��������г�Ѫ�ϳܹǺ�·����Ϊ�ٵȡ��������ע����ʱ�����Ѫ����Ҳ���Խ���������ή�ķ����ʡ�
(4)ǰ���ٰ��ķ����Ʒ����䶳�Ʒ����������ƿ�����Ч�ؿ���ǰ���ٰ����ֲ������ʴ�65%��88%��������������ǰ���ٰ�ʧ�ܵ���Ҫԭ���У����Ƽ����IJ��㡢����ϸ���������������ԡ�������������С�����Լ�������Ч�߽粻���ȡ����ڼ���������ķ�չʹ�÷����ѽ��뵽��ά���η�������(3DCRT)�Ρ�3DCRT���ŵ���ʹ������֯����Χ��ȫ������֯�����ڰ����ڣ���߰����ڵ���������������ֺ������˵���Χ������֯��������������֯����������Ӱ��ǰ���ٰ�����������Ч������������ǰ���PSAֵ��������Gleason���ֵȡ�������ǰ���ٰ����ܷ������Ƶ�������Ӧ֤����Ӧ���нϳ���Ԥ�������������Եķ��䶾����Σ�������Ҳ���Ը����ܷ����Ʒ����ִ��ķ����Ʒ��������ķ������˺ܴ�ı仯�����������������˵���������Ϊ��������Ի��������ܡ��ִ����Ƶĸ��������ޣ�����ֱ���̼�֢״����к����Ƶ���������ѵȡ����������ز���֢�ķ����ʽ�Ϊ1%�������������ϰ�����ʧ��������ֱ���Ȳ��䡣Ŀǰ����������������ѳ�Ϊǰ���ٰ����߽��ܷ��Ƶ���Ҫѡ�������ܱȽ������Ʒ����������Ʒ�����Ч�û��dz����ѣ��������Ͻ�������ñ����Ƽ�����Χ45��50Gy����ʱ���������ƺ���������������ɹ��ʺ��������ƵĻ�����ͬ�����������֤�ݱ�������Ƽ���>67Gyʱ������PSA�����ʽϱ�����������Ϊ�ͣ�˵����������ƾ�����ǰ���ٰ�������Ч��
���������������Ч�Ϻã����������о�������Ȼ�Է����Ժ���ǰ���ټ�������ֲ�����̾���������������ƾ�����ǰ���ٰ�Ϊ��������ڴ�ͳ����������ƣ��̾�����������ƾ������Դ�������������������ǰ�����ڵİ���ͬʱ������Χ������֯���䶾������С���ŵ㡣���⣬�̾�����������ƺ����ָܻ�����������Ҳ���Ժ��ڽ������������������ƵĻ��ߡ�Ŀǰ�������������ķ���������ǰ������ֲ�����ķ�չʹ���ٴ�ҽʦ�ǶԺ��ʵ�ǰ���ٰ����ߵ���Ӧ�ú���������ֲ���Ƽ��ɻ�ñ��������Ʒ������õ���Ч�������չ�ļ�����ϲ�ɨ�輼�����Ի���ǰ���������������������άͼ��ʹ��������ֲ��λ��λ����ȷ���̾������ʧ�ܵIJ�������������ڷ��������������Դ����ֲλ�ò������£������������Ŭ���Ľ������������ٴ�ҽʦ�ǿ˷����ϲ��㣬����ʧ�ܡ��ü�������ʾ��Խ��Խ������Ӧ��ǰ����
���˸Ľ��������ӵķ��ü����⣬ѡ����ʵĺ�����������Ҳ�Ƿ����Ժ���ǰ���ټ�������ֲ�Ʒ�ȡ�ýϺý������Ҫ��֤��Ŀǰ���dz��õĺ������ӷ���Դ��198Au��124I��192Ir��103Pd�ȡ���Щ��ͬ�ĺ��ط���ԴӦ�õIJ�֮ͬ�����������ǿ�Ȳ�ͬ������ǿ�ȸߵķ���Դ��198Au��192Ir����ֲ�����Ʒ�Χ�Ϲ㣬������ֲλ�õ�Ҫ��;��Ȳ����ر�ߣ�������ǿ�Ƚϵ͵ĺ��ط���Դ��125I��103Pd������ʱ����ֲλ�þ�ȷ��Ҫ��ܸߡ�Ȼ��������ǿ�ȸߵĺ���������ֲ��ͬ������������Χ��������֯����ˣ��ٴ�ҽʦ��Ϊ����ѡ����ʵķ���ԴʱӦ�ۺϿ������Ƴɹ��Ŀ����Ժͷ��������õ�Σ���������档���ܷ����Ժ���ǰ���ټ�������ֲ�Ʒ������о���ȡ���˿�ϲ�Ľ��������Ŀǰ���Ʒ���ȱ�����ڵ�Ӧ�ú��������ϣ�������Ҫ����ȥ����һ�����о��۲졣
�䶳����ǰ����������ǰ���ٰ������������裬ȡ�����������Ч���䶳����ǰ���ٰ��Ļ���Ϊ�����䶳������֯��ʹ��֯�������ʹ�л�������ƣ�������������ѧ�͵���ʵı仯����֯ϸ�������ܵ����ṹ�ƻ���������֯���Ի������������������н���Ҫ�Ļ���Ϊ�����䶳�����������������֯��ϸ��������Ϊֱ���䶳ЧӦ�ͼ���䶳ЧӦ��ֱ���䶳ЧӦ��ָ��֯�ڿ����䶳�����о����˵��º�������̺���ϸ����л�������Һ�ϸ�����ܽṹ���ƻ�;������䶳ЧӦ���ڿ����䶳��֯�Ļ������¹����з�����ϸ�������仯��ϸ���ⶳ���ˮ���ڻ�������ϸ��������ϸ��Ĥ�����Ѽ���֯ˮ�ȸı䡣ǰ���ٰ����䶳���Ƽ��������˾�����䶳�����ܹ��ϻ���������䶳��B�������¾����������䶳�ȼ�����չ�Ρ�Ŀǰ��ǰ���ٰ����䶳���ƶ����ֱ�������¾����������䶳������ͨ�����õ�ǰ�����䶳̽ͷ���÷���Ϊ����5���䶳̽ͷ�����䶳����Ϊ�˸��ӳ����ƻ�����ϸ���ɷ֣��ɸ��軼���ظ����䶳-���¹��̣���˫���䶳���ơ��粡��ǰ��������ܴ���5���䶳̽ͷ�����䶳�����ܲ����ƻ��������壬Ӧ�ڵ�һ���䶳-���¹��̽��������¸ı�̽ͷ��λ���ٴν����䶳���䶳������һ��ǰ���ٰ��ľֲ����Ʒ�����������һ������ϲ������ϴ������ܸ���������������Ƶ�ǰ���ٰ����ߣ������Ϊǰ���ٰ����߷��ƻ��ڷ�������ʧ�ܺ�IJ������ơ�
(5)�ֲ����ڰ���ת����ǰ���ٰ������ƣ���Ȼ�������ձ�������ڷ����Ʒ�����������ǰ���ٰ�����Ч����֮һ�����Ҹ���ȥ���ۼ������õ��Ʒ������������ǡ����ʹ���ۼ�������Ʒ��Դ������顣�������ߣ��������ǰ���ٰ�ϸ�����ۼ������������ۼ��ط������Ե�ת������������˸������ս��
Ŀǰ��ǰ���ٰ����ڷ������Ʒ�����غ���г������Ƽ�����ҩ�LHRH�������Լ���̴�������̴���ۼ���ҩ��ȡ���Щ���Ƶ�Ŀ�Ķ��Ǽ����ۼ��ض�ǰ���ٵ����ã�����������ԭ������Ч�������÷�����в�ͬ����������������ȥ�ƻ�غ���г���һֱ����Ϊ��ǰ���ٰ����ڷ������ƵĽ��������ҽʦ�����ھ���������ʩ�и��������۸����������ǰ���ٰ�����ʩ��غ���г�����70%��80%�Ļ���֢״�ɻ�ò�ͬ�̶ȵĻ��⡣�ѷ�����ת�Ƶ�ǰ���ٰ�����������80%��90%�Ļ��߹�ʹ������ʧ�����⣬��������ǰ���ٰ����а��׳��ڹ���Ļ���Ҳ�нϺõ���Ч��������4��6��ǰ���������������������С������֢״���⡣غ���г���������������ǰ���ٰ�����˫������ˮ���������ַ�������������ѹ����֢��Σ�����ʱ��Ѹ�ٻ��ⲡ�顣
��������ȥ�Ƶĸ�����Ҳ���Զ����ģ����Dz��ܺ���������������������ϰ�����������غ���ۼ���ˮƽѸ���½��ᵼ�������½��Ͳ������ϰ����еĻ���������ȥ�ƺ����в����ܴ��ڣ�����������д��ڽ�һ���о����͡�70%�Ļ���������ᷢ����ɫ���췢�ȵ�������ͬʱʹ����̴���ۼ���ҩ�ﻷ������(CPA)������еĴ������ÿ��Ի�����������ķ���������ȥ�ƺ�����������û������������ɡ��������ӡ�����ƣ�ͺ�ƶѪ�ȡ�
���ۼ���������Ϲ����дƼ�����ҩ������������ƴ�������ͷ�LH����һ������غ����غͪ�ĺϳ�����ڡ�����ҩ����Կڷ����۸���ˣ�����Ч������ȥ���൱����ˣ�����ȥ�ƼӴƼ�����ҩ������Ӧ��������Ϊǰ���ٰ��ڷ����Ʒ�����ѡ�����ܿ�����ҩ���Ӧ�þͱ���������Ѫ��ϵͳ����������Լ������֮�⣬�Ƽ�����ҩ�ﻹ��������Ѫ˨�γɡ����Թ�����ˮ���������鷿���������鷿Ů�Ի��ȸ����á�
LHRH����������������(����ͨ)����������(ŵ��)��ҩ��������ȥ�ƼӴƼ�����ҩ������Ӧ�õ���ͬ��Ч������ҩ�������ʹ���Ƕ���ҩ��ȥ����������ǰ���ٰ�����ʶ�����˺ܴ��ת�����ߡ���Ȼ����ҩ��Ҳ�ܵ���������ȥ����ͬ�ĸ����ã����ڻ��ߵ�غ����Ȼ���ھͿ��Ա������������ļ�����ͬʱҲ�ܱ��ⷢ���ɴƼ���Ӧ�����µ���Ѫ�ܲ��䡣������Լ5%�Ļ�����ҩ������沿���ȷ��췴Ӧ�Լ���ʹ�ļ��أ���ϵ���ƿ�ʼ��2��3������LHRH���������������LH��غͪ����ʱ���������¡����ͬʱӦ�û�������(CPA)���ɼ�����һ�����á�
��ǰ����������ȥ�ƺ�ҩ��ȥ�Ƽ�����ֻ�ܼ�����غ�������غͪ����������Ӱ�����������ɵ�غͪ��������Խ���Ϊʲô�����߽���������ȥ�ƻ�ҩ��ȥ�ƺ�����ȫ������ǰ�������õ���Ҫ�ۼ�����ʽ����DHT��Ӱ�죬����1��2�����Щ����������������ԡ��ɴˣ����������ȫ�ۼ���������Ƶĸ������ȥ�Ƽӿ��ۼ������������档���ۼ����Ƽ�������ǰ����ˮƽѡ���Ե�����ۼ��ص����ã�ȫ�ۼ���������ƿ���ͬʱ���غ����������ۼ��ص���Դ���ٽ�ǰ����ϸ���ĵ�����Ŀǰ��ǰ���ٰ��ڷ��������г��õ�����ۼ����Ƽ�����̴���ͷ���̴���ҩ��������Ƽ��Ŀ��������ö���ֱ��������ǰ����ͨ�������Խ���ۼ��������������ۼ��ص����á�
��̴���ۼ����Ƽ�����ֱ����ϸ����������ˮƽ����ۼ������á���������ˮƽ����������ͪ���������ƴ����ټ���LH��FSH�ķ��ڴӶ�����غ������ۼ��ء�����ͪ���������������ӡ�ë�����䡢������Ƥ�ʹ��ܼ��ˡ������л�ĸı�ȣ�����ͪ���û����Լ�����������ķ�Ӧ��żȻ����ҩ��ᵼ�¸��ס������������ι����ȸ����á������ۼ������õ���ϣ���Ȼ�ᷢ���������˺Ͳ������ϰ�����������(CPA)��������̴���ۼ����Ƽ���Ŀǰ������֮����ŷ�����������������ڹ㷺ʹ�û�������(CPA)����������nilu-tamide��bicalutamide��������̴���ۼ����Ƽ�������̴���ۼ����Ƽ���ͬ���ǣ��������������ͪ���ã�����Ҫ�ŵ����ܹ�ά�ֻ��ߵ������Ͳ���������
ȫ�ۼ�����ϵ�Ŀ��������������ڵ�����������ٴ�ҽʦӦ��ʱ��ʶ�����ۼ��ز����е�����ϸ���ķ�չ��Ϊ�˱�����������ϸ��������������Ӧ��Ͻ���ȫ�ۼ���������ơ����⣬���ڷ��ƻ����������ǰ�Ƚ��п��ۼ����Ƽ��ĸ������Ƶ���ЧĿǰ�в�ȷ�У����д��ڽ�һ���о���
(6)���ڷ������Ʋ����е�ǰ���ٰ������ƣ������ǰ���ٰ������ж�������Ⱥ��ͬ���ۼ��������Ի��ۼ��ط������Ե�����ϸ������ɡ�����ǰ���ٰ���ϸ�������������ۼ���������ϸ��Ϊ���������߽����ڷ��������Ժ������е��ۼ���������ϸ���ʹ������ٵص����ˣ�������ֻʣ��ԭ���������н�ռ��С�������ۼ��ط�����������ϸ����������ֳ�������Ϊ����������Ҫϸ�����͡���Ȼ����ϸ���Կ��ۼ������Ʋ����У�������ֳ�ܿ죬����Ŀǰ���õĻ���ҩ�����������ӡ���������ǰ���ٰ�ϸ��ͨ�������ٶ�һֱ�dz����������ʹ�����Ի����к�ǿ�������ԡ��м��ڴˣ��ܶ���о�ѧ���dz��������ڷ���Ѱ������Чɱ���ڷ���ֳ�ڵİ�֢ϸ�����»���ҩ����ڷ��ֵ������ҩ����Endo-statin��Linomide������Ѫ���������Ƽ���Lapachone(һ��ֲ����ȡ��)�ȡ��������ǵľ�����Ч������д��ڽ��Ĺ۲졣
�����Ʒ��������������Ƕ�������ǰ���ٰ���ȱ��ʮ����Ч�����Ʒ�������˿�ѧ����һֱ����ͼ�ӻ���ˮƽ�о�ǰ���ٰ�ϸ�����ҵ��������İ취����Ȼ����Ϊֹ�����е�һЩ�����Ʒ�����ǰ���ٰ��ij����о���ʾ�����Ʒ����ŷdz�������ǰ���������������о�Ҳ���ڽ��е��У��������Ʒ�������Ϊǰ���ٰ��ij������Ʒ�����һ�ֻ��зdz������ĵ�·Ҫ�ߣ����������������Ѻ��ϰ��д��˷���Steiner�����Ӧ�÷�ת¼������Я���ͷǾ������ƿ��Խ�����c-mycƬ��ת¼��ǰ���ٰ�ϸ���ڣ��Ӷ�����ʵ�鶯��ֲ��������������С���������Ʒ���������չʾ��Ӧ�õ�ǰ����δ���������Ƶ���Ҫ�ʺϻ�������Щ�������ۼ�������������ʧ�ܵ�����ǰ���ٰ����ˡ�ʵ�������й�Ӧ��Я��p53��p21��p16�����յ���ɱ������ٲ������е�ǰ���ٰ����������о�ͬ��Ҳ���������Ľ����ͬʱ����ѧ��Ӧ�����ְ취�Բ��������ԭ����������ý����˼�����о�������ͨ������ͷ������ַ������Ƕ�ǰ���ٰ�ϸ�����ۼ��ص��ڵ���Ƥϸ�����ŷ���(c-CAM)�������������ý������о��������Ʒ�����һ����Ҫ������ͨ�����յ�����ϸ��������һ�������bcl-2��ԭ�������(��)�ְ�������е������δӶ���������ϸ���ĵ������ƣ��ٽ�ǰ���ٰ�ϸ���ĵ�����������ǰ���ٰ����������������лᷢ�������ֻ���ı��죬���ȷ������ijһ���������Ϊǰ���ٰ���DZ����Ϻ����Ƶķ�����һ��ʮ�ּ��Ҳ�dz��ؼ��IJ��衣���ڴˣ���ȷ�������Ʒ��Ƿ���ǰ���ٰ��Ŀɿ����Ʒ���֮ǰ����Ҫ������Ч����������о���������
������ҽ
����1)ҩ������
����1)�������֤��
������֤��ҹ�����࣬����Ƶ����������ϸ����ϥ�����������ϲʱ�����䣬ϲ��ϲ�ȣ��ڸɲ����������ʵ�����ϣ�̦�Ի���̦��������ϸ����
�����η�������������������Ƣ��
������ҩ����ζ�ػ������ľ�����
�������15g����ɽҩ12g����Ƥ12g����к10g������12g�������12g��Ů����15g����12g��������12g������֬12g������15g���ƾ�12g������15g��̫�Ӳ�15g������9g���ʲ�3g������18g��
������������������ζ�ػ�����������ӡ�Ů���ӡ����������������������ʡ�����֬�������𡢻ƾ����²������������ľ��������Ի��Ρ�̫�Ӳν�Ƣ����������������ǰ���ٰ����ڣ����������ڰ�Ĥ�ڵĻ��ߡ�
����2)ʪ���̻�֤��
������֤�����鷢չ��С�㲻�������߱�ϸ������������������ͨ����գ�С����������������ؽᣬ����֫ʹ���ڸɿڿ࣬���ʺ���ϰ���̦���壬��������ϸ�ҡ�
�����η�����ʪ���ȣ�ɢ��ͨˮ��
������ҩ������ɢ�Ӽ���
����ƪ���30g������30g��ľͨ10g������15g����Ǯ��30g���ܽ���30g���������30g���̶���30g����é��30g������30g������15g��������30g������30g����Ԫ30g��
����������ƪ��ݡ�����ľͨ��Ϊ����ɢ��ҩ�����Խ�Ǯ�ݡ��ܽ��ݡ��������Z���̶��ٵ��������Ƚⶾ����ˮͨ�ܣ�������é�������Ρ������������ߡ����ʵȻ�Ѫ����;��Ԫ���ر�棬����������֮��Ч���ҩ���ã���ʪ���ȣ�ɢ��ͨˮ������ǰ���ٰ���
����3)��Ѫ�ڽ�֤��
������֤��С�����������ϸ�ߣ����ղ�ͨ��С����ʹ��ʱʹ�����̣����겻���������ϰ�����ɬ����ϸ��
�����η�����Ѫ������ͨˮ���ᡣ
������ҩ������������
�����Ӽ�������β10g������10g������10g���컨10g����ɽ��10g������15g���ܽ���30g������30g������30g������30g������30g��
����������������������������ɽ�ס����Σ����ڼ�ǿ��Ѫ��������;���ܽ��ݡ��ɱ����Ƚⶾ;���⡢���ߡ�������ˮͨ�ܡ���ҩ�����Դ��Ѫ������ͨˮ����֮��Ч��
����4)Ƣ������֤��
�������ߣ�ƣ���������������ݣ���ɫ����������ʹ���������٣�С�㲻������˼��ʳ���Դ����𣬿ڿ�ɲ����������ʵ�����ࡢ��ϣ������������������ϸ������ϸ�ҡ�
���������������������������
������ҩ������������
����������15g��º����12g������Ƣ12g��������6g�������6g�������12g��������12g����ɽ��15g����ţϥ12g���ƴ��6g�����ư�10g��֪ĸ6g��������15g����Ҷһ֦��12g���������15g��������12g���˸ʲ�6g��
����Ӧ�ñ���ʱ����֤�Ӽ���Ѫ�������С���ݡ������ݡ����ء������Ȳ���ֹѪ;С�㲻�����ӳ��㡢����̨��ҩ��;С����ʹ�������Ӻ������������С����⡢ݭ����;С������ӳ�ǰ�ӡ�ӹ��ݡ�����Ǯ�ݡ���ʯ�����Z�ȡ�
���������������û��Ρ����Ρ��˸ʲݽ�Ƣ����;������Ƣ�����ء�����졢����ӡ������ڡ�ţϥ��������������;�ưء�֪ĸк����;���������ߡ���Ҷһ֦��������������Ƚⶾ������������
�������Ϸ�ҩ���ڵ���ҽ��ָ���½��б�֤ʩ�Ρ�
������ҽ��ǰ���ٰ���ΪѪ�ܡ����ܺ��յȷ��룬��Ϊ���������������������������ۡ���ʳ���ڵ�ԭ���£��������Ʒ���Ϊ���¼��֣�
�������������
��������β�����֡����ʡ���ɽ�ס��컨��10�ˣ�����15�ˣ��ܽ��ݡ��������ݡ����ߡ����ʸ�30�ˣ�ˮ�����ÿ��1����
�����˷���������ɢ�ᡢͨ��ˮ��֮��Ч��������ǰ��Ѫ�ڽᡢˮʪ�����ߡ�
��������������
���������δ��������߰ٻ�����ݸ�15�ˣ����Ρ�����������ӡ������ڡ���ţϥ����Ҷһ֦�������ָ�12�ˣ������ء�����졢�˴�ơ��˸ʲݸ�16�ˣ����ư�10�ˣ�ˮ�����ÿ��1����
�����˷�������Ѫ�����Ƚⶾ����ʪɢ�ᣬ������ʪ�����̡����������ߡ�
����������ݭ��
�����������嵤�����߸�30�ˣ�����ݭ�������10�ˣ�����15�ˡ�ˮ�����ÿ��1����
�����˷���������ɢ�ᣬ��Ѫ����֮��Ч����������Ѫ�ڽ��ߡ�
�����ʹ����ⶾ������
��������30�ˣ��ʹ���������ɳ�����ߡ�̫�Ӳθ�15�ˣ�������9�ˣ����ߡ�������ݭ����12�ˣ���ɳ�θ�10�ˣ��ʲ�3�ˣ������6��(����)����ë��20�ˡ�ˮ�����ÿ��һ����
�����˷����нⶾ��������������֮��Ч�������ڷŻ��ƺ�ĸ������ơ�
�������Ϸ���Ϊ��ҽ���÷�������ǰ���ٰ������ƾ���һ����Ч����Ҫ����ҽʦ��ָ���·��ã����ⷢ��Σ�ա�
ǰ���ٰ�Ӧ����λ�����
������ϸ����ǰ���ٰ�Ӧ����λ�����ǰ���ٰ������Ļ����취����Щ��
һ������
����Ԥ��
����ǰ���ٰ����������Գ����Ķ�����������������֢״�ᣬȷ��ʱ����ϴ�(ƽ������Ϊ72��)���ʼ�����չ�����ڻ���ת�ƵĿ����ԼӴ���������Ϻ����ƣ�Ԥ���пɣ�������Ԥ�ѡ�
ǰ���ٰ���ʲô�ã�
������ϸ����ǰ���ٰ���ʳ������ǰ���ٰ���ʳ�Ʒ�������ǰ���ٰ���ʲô�ã�ͬʱ�ֲ��ܳ�ʲô�أ�
����ʳ��
�Ͳˣ��˻����Ͳ���
�ɳ�ʳ��
���⣨���⣩����ţ�⣬���⣬ţ��(����)�����
һ����ʳ
����һ��ǰ���ٰ�ʳ�Ʒ�(�������Ͻ����ο�����ϸ��Ҫ��ѯҽ��)
����1.ʪ����ע��
������һ������ǰ��10�ˣ��²���6�ˣ�������3������30�ˡ��²��ӳ���������ʡ��ס�����ǰ�Ӽ�ˮ����࣬����������ÿ��1�Σ�����10��15�졣
�����������������������û�����6��10��ˮ�����ÿ��1����
����2.����������
������һ����ɽҩ15�ˣ�ɽ����9�ˣ�Ů����15�ˣ����30�ˣ���ަ6�ˣ�������60�ˡ�ǰ��ζ����ȥ���������������ʳ��ÿ��һ����
��������������15�ˣ�������15�ˣ���ɽҩ15�ˣ��������30�ˣ��ݺӳ�30�ˣ�����������ǰ��ζҩ��ˮȥ�����������dz����ÿ��1��������20��30��Ϊһ�Ƴ̡�
����3.��Ѫ����
������һ�����顢���θ�30�ˣ�����250�ˣ�����15�ˡ�������ϴ���п飬���顢�����ò����ã�ͬ��ɰ���ڼ�ˮ�����������죬ȥҩ����ζ��ʳ��ÿ��1�Σ�����4��5�졣
�����������ƻ���������������9�ˣ�������15�ˣ��Ϻӳ��������ƻ��������Ϻӳ�������ը�֣��г�ϸĩ��ÿ��6�ˣ��ñ����Ρ����μ��������ÿ��3�Σ��������á�
����4��������Ƭ
�������䷽�� ����500g(���㣬�������)�����ܲ�70g,��ͷ50g,�۲�50g,��˰�ã�����5 ��������15g�����ѽ�25g��ʳ��70g�����������״�������
�������Ʒ�����ȥ�ۣ�ȥ���࣬ϴ����Ƭ���⣬���гɱ��;��ͷ��ϸ˿�����ܲ��гɻ���Ƭ���۲���ϸ˿������Ƭ��ʳ�Ρ������۰���һ�£���մ��ۣ���������ը�����ɫ�̳����������ȣ��ӵ��ͣ����Ⱥ�Ŵ�ͷ˿�����ܲ�Ƭ���۲�˿���������Ρ���ˡ������ϣ��Գ������죬�ӷ��ѽ����Գ�Ƭ�̣��ټ�������ˮ��������Ƭ����һ�ἴ�ɳ���ʳ�á�ζ�������������ʿڣ�Ӫ���ḻ��
�������÷��� ����ʳ�á�
��������Ч�� ��Ŀ��������Ƣ���顣
���������Ρ� ��Ҫ������ǰ�ٰ�Ѫ���������ߡ�
��������ǰ���ٰ�����Щ�������?
����1��Ϊ�˼�����ʳ��֬�������룬Ӧ�óԵ�֬ʳ���֬��������Ʒ��ʳ�����ټ��ͣ������⡣
����2����Զ�����߲ˣ�������һֱû�гԶ���Ʒ��ϰ�ߣ�����������ϲ���ԵĶ���Ʒ��ȷʵ����ǰ���ٰ��Ŀ��ǡ����е����ͪ�ܽ������Լ��ص��ƻ����ã������ƺ�ɱ����ϸ���������˳��߲���̫�٣�Ӧ�����ձ��˺��й���������Ը����߲ˡ������й��İײ��⣬���в˻������������߲�Ҳ�з���ǰ���ٰ��Ĺ�Ч�����⣬ÿ�컹���ԳԵ������ѡ������������������з��Ѻ��أ���ǰ���ٰ��з������á�
����3������о��������������˺��̲��ϰ��Ҳ�Է���ǰ���ټ�����һ�����á����źȲ��������ʱ��������̲�����þͱ��ֵ�Խ���ԡ����������ԳԷ�ǰ��һ���Ⱦƣ�����ʹǰ���ٳ�Ѫ���¹�ר�ҽ��飬������������һ���Է�ʱ�ȵ�裬��ʹ�Ⱦ�Ҳֻ�ܺ�һЩ�ƾ������ϵ͵ĺ�ơ�
����4���ơ�ÿ������2000�������ϵĸƿɵ���ǰ���ٵķ���������������Ϊ�˹���������Ԥ���������ɣ�ÿ�������ĸ��DZ�Ҫ�ģ�����ÿ������1000~1200���˸ơ�
��������ǰ���ٰ���ò�Ҫ����Щʳ��?
����1������֬���ͱ���֬�������롣
����2����ɫ����Σ�մ�ǰ���ټ����ķ����������Ե����Լ��ء�֬���͵��̴����������Լ����ʽ�йأ�������ؼ�����������ʳϰ�ߡ����й������Ի�ǰ���ٰ��ļ��ʲ�����ʮ���֮��;���ڵ¹���ǰ���ٰ��ķ����ʼ������й���25�����������¹����й��ˣ����Ʊ���ɥʧ��
ǰ���ٰ����ܲ�����Щ������
������ϸ����ǰ���ٰ�����Щ������֢��ǰ���ٰ�����������Щ������
һ��������֢
�����ܰ�ת�� ǰ���ٰ������ַ����ܰͽ��DZտ�-��������ʵ�����ڱտ״����ܰͽ�һ�㲻���ַ����ٴ��ϳ��������ܰͽ��Ϊ�տ��ܰͽᣬλ�����⾲���ڲ࣬������Ѫ������������Ҫ��Ӧ����ܰͽᡣ
�����ܰͽ�ת�Ƶ���Ͻ�������CT��MR�������ܷ���С����ܰ���Ӱ�ɷ���70%��90%��ת�ơ��������Ժͼ����Խϸߣ��������Ӧ�á����м�ֵ����ϵĸ������ܰͽ�����������г�������Ѫ����տ���ܰͽᣬ��Ϊ���ڱȽϾ�ȷ�����Ա�����������Ѫ�ܣ��տס���ڡ���ǰ�ܰͽ��������ܰ�©���ܰ��ס���֫�Ȳ���֢����Ϊ��ʹ�㷺����ɨ��������ֹ���е���ɢ��
����Զ��ת�� ��������ϵ��Ӱ��������ܹ���ʱ��˵���������ַ����ҡ��������ܰͽᣬ����Զ��ת�ƵĿ��ܡ�
������ת�Ƴ������������ܰͽᡣȫ��ͬλ��ɨ����ǿ��ƽƬ����Ӧ�뵽��ת�ơ���x������ɷ��ַ�ת�ƣ���Ϊ�ܰ���ɢ�����״�ټ���